มะเร็งลำไส้ใหญ่และทวารหนักชนิด nonpolyposis กรรมพันธุ์ (HNPCC) เรียกอีกอย่างว่า ลินช์ซินโดรมเป็นภาวะทางพันธุกรรมที่โดดเด่นของ autosomal ซึ่งเกี่ยวข้องกับความเสี่ยงสูงต่อการเป็นมะเร็งลำไส้และมะเร็งอื่น ๆ เช่นมะเร็งเยื่อบุโพรงมดลูก (พบมากเป็นอันดับสอง) รังไข่กระเพาะอาหารลำไส้เล็กทางเดินตับทางเดินปัสสาวะส่วนบนสมองและผิวหนัง ความเสี่ยงที่เพิ่มขึ้นสำหรับมะเร็งเหล่านี้เกิดจากการกลายพันธุ์ที่สืบทอดมาซึ่งทำให้การซ่อมแซมดีเอ็นเอไม่ตรงกัน เป็นโรคมะเร็งชนิดหนึ่ง
อาการของโรคลินช์
เสี่ยงต่อการเป็นมะเร็ง
ความเสี่ยงตลอดชีวิตและอายุเฉลี่ยในการวินิจฉัยโรคมะเร็งที่เกี่ยวข้องกับกลุ่มอาการของลินช์
| ประเภทของมะเร็ง | ความเสี่ยงตลอดชีวิต (%) | อายุเฉลี่ยที่วินิจฉัย (ปี) |
| ลำไส้ใหญ่และทวารหนัก | 52-58 | 44-61 |
| เยื่อบุโพรงมดลูก | 25-60 | 48-62 |
| กระเพาะอาหาร | 6-13 | 56 |
| รังไข่ | 4-12 | 42.5 |
นอกเหนือจากชนิดของมะเร็งที่พบในแผนภูมิข้างต้นแล้วยังเป็นที่เข้าใจกันว่าลินช์ซินโดรมยังก่อให้เกิดความเสี่ยงที่เพิ่มขึ้นของมะเร็งลำไส้เล็กมะเร็งตับอ่อนมะเร็งกระดูกเชิงกรานท่อไต / ไตมะเร็งทางเดินน้ำดีมะเร็งสมองและเนื้องอกในไขมัน ความเสี่ยงที่เพิ่มขึ้นของมะเร็งต่อมลูกหมากและมะเร็งเต้านมยังเกี่ยวข้องกับลินช์ซินโดรมแม้ว่าจะไม่เข้าใจความสัมพันธ์นี้ทั้งหมด
มะเร็งลำไส้ใหญ่สองในสามเกิดขึ้นที่ลำไส้ใหญ่ใกล้เคียงและอาการและอาการแสดงที่พบบ่อย ได้แก่ เลือดในอุจจาระท้องร่วงหรือท้องผูกและน้ำหนักลดโดยไม่ได้ตั้งใจ อายุเฉลี่ยของการวินิจฉัยมะเร็งลำไส้ใหญ่และทวารหนักคือ 44 สำหรับสมาชิกในครอบครัวที่มีคุณสมบัติตรงตามเกณฑ์ของอัมสเตอร์ดัม อายุเฉลี่ยของการวินิจฉัยมะเร็งเยื่อบุโพรงมดลูกคือประมาณ 46 ปี ในบรรดาผู้หญิงที่เป็นโรค HNPCC ที่เป็นมะเร็งลำไส้ใหญ่และเยื่อบุโพรงมดลูกประมาณครึ่งหนึ่งพบว่าเป็นมะเร็งเยื่อบุโพรงมดลูกเป็นอันดับแรกทำให้มะเร็งเยื่อบุโพรงมดลูกเป็นมะเร็งที่พบมากที่สุดในกลุ่มอาการลินช์ อาการที่พบบ่อยของมะเร็งเยื่อบุโพรงมดลูกคือเลือดออกทางช่องคลอดผิดปกติ ใน HNPCC อายุเฉลี่ยของการวินิจฉัยมะเร็งกระเพาะอาหารคือ 56 ปีโดยที่มะเร็งต่อมอะดีโนคาร์ซิโนมาในลำไส้เป็นพยาธิสภาพที่ได้รับรายงานมากที่สุด มะเร็งรังไข่ที่เกี่ยวข้องกับ HNPCC มีอายุเฉลี่ย 42.5 ปี ประมาณ 30% ได้รับการวินิจฉัยก่อนอายุ 40 ปี
พบการเปลี่ยนแปลงที่สำคัญของอัตราการเกิดมะเร็งขึ้นอยู่กับการกลายพันธุ์ที่เกี่ยวข้อง จนถึงอายุ 75 ปีความเสี่ยงของมะเร็งลำไส้ใหญ่และทวารหนักมะเร็งเยื่อบุโพรงมดลูกมะเร็งรังไข่ระบบทางเดินอาหารส่วนบน (กระเพาะอาหารลำไส้เล็กส่วนต้นท่อน้ำดีหรือตับอ่อน) มะเร็งทางเดินปัสสาวะมะเร็งต่อมลูกหมากและเนื้องอกในสมองมีดังนี้ เป็น 46%, 43%, 10%, 21%, 8%, 17% และ 1% ตามลำดับ; สำหรับการกลายพันธุ์ MSH2 ความเสี่ยงคือ 57%, 17%, 10%, 25%, 32% และ 5% ตามลำดับ สำหรับการกลายพันธุ์ MSH6 ความเสี่ยงคือ 15%, 46%, 13%, 7%, 11%, 18% และ 1% ตามลำดับ
| ยีน | ความเสี่ยงมะเร็งรังไข่ | ความเสี่ยงมะเร็งเยื่อบุโพรงมดลูก |
|---|---|---|
| MLH1 | 4-24% | 25-60% |
| MSH2 / EPCAM | 4-24% | 25-60% |
| MSH6 | 1-11% | 16-26% |
| PMS2 | 6% (ความเสี่ยงรวม) | 15% |
พันธุศาสตร์

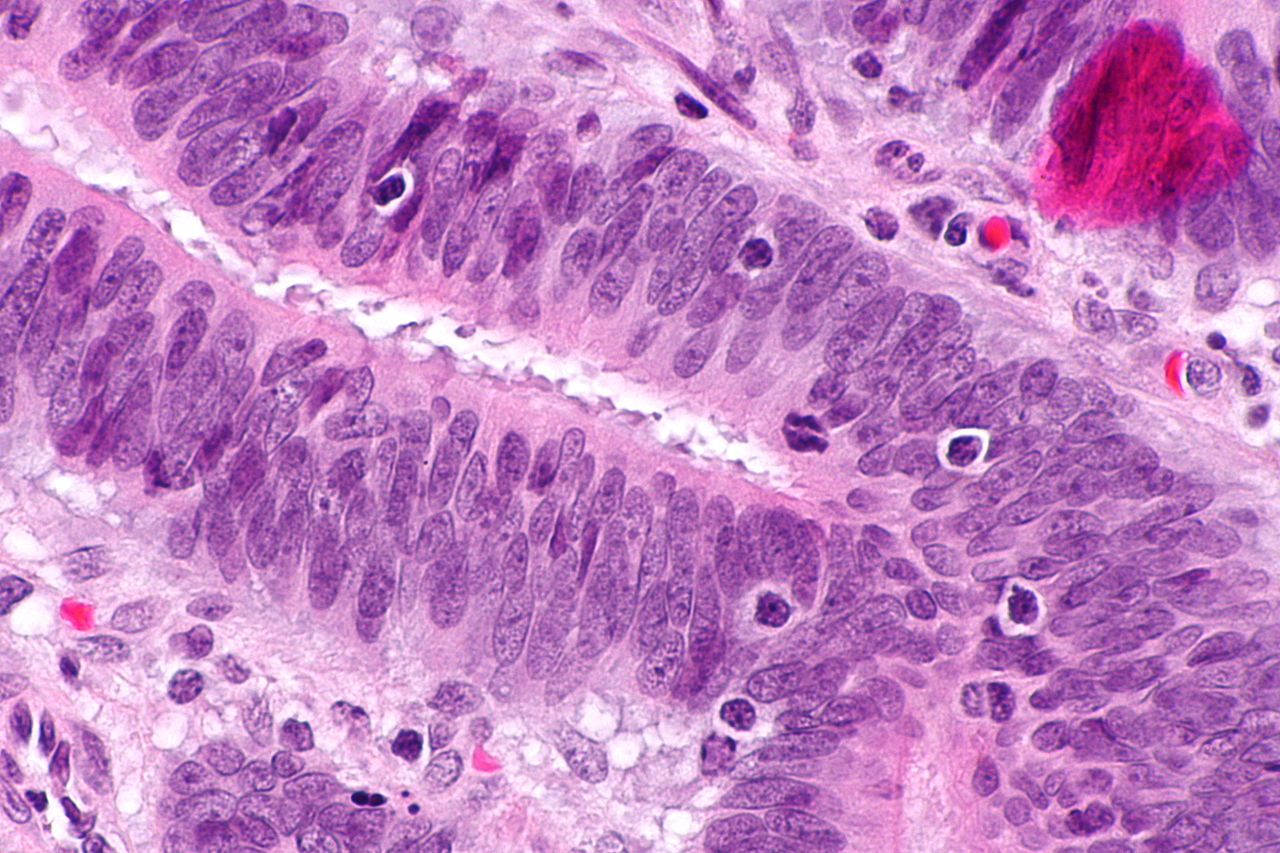
HNPCC ได้รับการถ่ายทอดมาในรูปแบบที่โดดเด่นของ autosomal จุดเด่นของ HNPCC คือการซ่อมแซมดีเอ็นเอที่ไม่ตรงกันซึ่งทำให้อัตราการเปลี่ยนแปลงของนิวคลีโอไทด์เดี่ยวสูงขึ้นและความไม่เสถียรของไมโครแซทเทลไลท์หรือที่เรียกว่า MSI-H (H คือ “สูง”) MSI สามารถระบุได้ในตัวอย่างมะเร็งในห้องปฏิบัติการพยาธิวิทยา กรณีส่วนใหญ่ส่งผลให้เกิดการเปลี่ยนแปลงความยาวของการทำซ้ำของไดนิวคลีโอไทด์ของนิวคลีโอเบสไซโตซีนและอะดีนีน (ลำดับ: CACACACACA …)
ยีนหลัก 4 ชนิดที่เกี่ยวข้องกับ HNPCC โดยปกติจะเข้ารหัสสำหรับโปรตีนที่สร้างตัวหรี่เพื่อทำหน้าที่:
- โปรตีน MLH1 ลดขนาดด้วยโปรตีน PMS2 เพื่อสร้างMutLαซึ่งประสานการจับตัวของโปรตีนอื่น ๆ ที่เกี่ยวข้องกับการซ่อมแซมที่ไม่ตรงกันเช่น DNA helicase, single-stranded-DNA binding-protein (RPA) และ DNA polymerases
- โปรตีน MSH2 ลดขนาดด้วยโปรตีน MSH6 ซึ่งระบุความไม่ตรงกันผ่านโมเดลแคลมป์เลื่อนซึ่งเป็นโปรตีนสำหรับการสแกนหาข้อผิดพลาด
การด้อยค่าของยีนอย่างใดอย่างหนึ่งสำหรับตัวหรี่โปรตีนทำให้การทำงานของโปรตีนลดลง ยีนทั้ง 4 นี้เกี่ยวข้องกับการแก้ไขข้อผิดพลาด (การซ่อมแซมที่ไม่ตรงกัน) ดังนั้นความผิดปกติของยีนอาจทำให้ไม่สามารถแก้ไขข้อผิดพลาดในการจำลองแบบดีเอ็นเอและทำให้เกิด HNPCC ได้ HNPCC เป็นที่รู้กันว่าเกี่ยวข้องกับการกลายพันธุ์อื่น ๆ ในยีนที่เกี่ยวข้องกับเส้นทางการซ่อมแซมดีเอ็นเอที่ไม่ตรงกัน:
| ชื่อ OMIM | ยีนที่เกี่ยวข้องกับ HNPCC | ความถี่ของการกลายพันธุ์ในตระกูล HNPCC | โลคัส | ตีพิมพ์ครั้งแรก |
|---|---|---|---|---|
| HNPCC1 (120435) | MSH2 / EPCAM | ประมาณ 60% | 2p22 | ฟิเชล 1993 |
| HNPCC2 (609310) | MLH1 | ประมาณ 30% | 3p21 | ปาปาโดปูลอส 1994 |
| HNPCC5 | MSH6 | 7-10% | 2p16 | มิยากิ 1997 |
| HNPCC4 | PMS2 | ไม่บ่อยนัก | 7p22 | นิโคไลด์ 1994 |
| HNPCC3 | PMS1 | รายงานกรณี | 2q31-q33 | นิโคไลด์ 1994 |
| HNPCC6 | TGFBR2 | รายงานกรณี | 3p22 | |
| HNPCC7 | MLH3 | โต้แย้ง | 14q24.3 |
คนส่วนใหญ่ที่มี HNPCC จะสืบทอดเงื่อนไขจากผู้ปกครอง อย่างไรก็ตามเนื่องจากการเจาะที่ไม่สมบูรณ์อายุของการวินิจฉัยมะเร็งที่ผันแปรการลดความเสี่ยงของมะเร็งหรือการเสียชีวิตก่อนกำหนดไม่ใช่ทุกคนที่มีการกลายพันธุ์ของยีน HNPCC จะมีพ่อหรือแม่ที่เป็นมะเร็ง บางคนพัฒนา HNPCC de-novo ในคนรุ่นใหม่โดยไม่ได้สืบทอดยีน คนเหล่านี้มักจะถูกระบุว่าเป็นมะเร็งลำไส้ใหญ่ในระยะเริ่มต้นเท่านั้น พ่อแม่ที่มี HNPCC มีโอกาส 50% ที่จะส่งต่อการกลายพันธุ์ทางพันธุกรรมไปยังเด็กแต่ละคน สิ่งสำคัญที่ควรทราบก็คือการกลายพันธุ์ที่เป็นอันตรายในยีน MMR เพียงอย่างเดียวนั้นไม่เพียงพอที่จะก่อให้เกิดมะเร็ง แต่จำเป็นต้องเกิดการกลายพันธุ์เพิ่มเติมในยีนปราบปรามเนื้องอกอื่น ๆ
การวินิจฉัยโรคลินช์
การวินิจฉัยโรคลินช์จะนำไปใช้กับผู้ที่มีการกลายพันธุ์ของดีเอ็นเอของยีนในยีน MMR (MLH1, MSH2, MSH6 และ PMS2) หรือยีน EPCAM ซึ่งระบุโดยการทดสอบทางพันธุกรรม ผู้สมัครสำหรับการทดสอบทางพันธุกรรมของสายพันธุ์สามารถระบุได้ด้วยเกณฑ์ทางคลินิกเช่น Amsterdam Clinical Criteria และ Bethesda Guidelines หรือผ่านการวิเคราะห์เนื้องอกโดย immunohistochemistry (IHC) หรือการทดสอบ microsatellite instability (MSI) ในสหรัฐอเมริกาสมาคมวิชาชีพแนะนำให้ทำการตรวจมะเร็งลำไส้ใหญ่ทุกรายสำหรับ MSI หรือ IHC เพื่อตรวจคัดกรองกลุ่มอาการลินช์ แต่ไม่สามารถทำได้เสมอไปเนื่องจากข้อ จำกัด ด้านต้นทุนและทรัพยากร การทดสอบทางพันธุกรรมมีจำหน่ายทั่วไปและประกอบด้วยการตรวจเลือด
ภูมิคุ้มกันวิทยา
Immunohistochemistry (IHC) เป็นวิธีการที่สามารถใช้เพื่อตรวจหาการแสดงออกของโปรตีนที่ผิดปกติในการซ่อมแซมที่ไม่ตรงกัน (MMR) ในเนื้องอกที่เกี่ยวข้องกับ Lynch syndrome แม้ว่าจะไม่ได้รับการวินิจฉัยว่าเป็นกลุ่มอาการลินช์ แต่ก็สามารถมีบทบาทในการระบุบุคคลที่ควรได้รับการทดสอบสายพันธุ์ วิธีการทดสอบ IHC สองวิธี ได้แก่ การทดสอบตามอายุและการทดสอบแบบสากลสำหรับทุกคน ปัจจุบันยังไม่มีข้อตกลงอย่างกว้างขวางเกี่ยวกับวิธีการคัดกรองที่ควรใช้ การทดสอบตามอายุสำหรับ IHC ได้รับการแนะนำในส่วนหนึ่งเนื่องจากการวิเคราะห์ผลประโยชน์ด้านต้นทุนในขณะที่การทดสอบแบบสากลสำหรับทุกคนที่เป็นมะเร็งลำไส้ใหญ่และทวารหนักช่วยให้มั่นใจได้ว่าผู้ที่เป็นโรคลินช์ซินโดรมจะไม่พลาด นักวิจัยพยายามทำนาย MSI หรือ IHC โดยตรงจากลักษณะของเนื้องอกภายใต้กล้องจุลทรรศน์โดยไม่ต้องทำการทดสอบโมเลกุลใด ๆ
ความไม่เสถียรของไมโครแซทเทลไลท์
การกลายพันธุ์ในระบบซ่อมแซมดีเอ็นเอที่ไม่ตรงกันอาจนำไปสู่ความยากลำบากในการส่งพื้นที่ภายใน DNA ซึ่งมีรูปแบบการทำซ้ำของนิวคลีโอไทด์สองหรือสามตัว (ไมโครซาเทลไลต์) หรือที่เรียกว่า microsatellite instability (MSI) MSI ถูกระบุโดยการสกัดดีเอ็นเอจากทั้งตัวอย่างเนื้อเยื่อเนื้องอกและตัวอย่างเนื้อเยื่อปกติตามด้วยการวิเคราะห์ PCR ของพื้นที่ไมโครแซทเทลไลท์ การวิเคราะห์ MSI สามารถใช้เพื่อระบุผู้ที่อาจเป็นโรคลินช์ซินโดรมและสั่งให้พวกเขาทำการทดสอบเพิ่มเติม
การจัดหมวดหมู่
สามกลุ่มหลักของมะเร็ง MSI-H (microsatellite instability – MSI) สามารถรับรู้ได้ด้วยเกณฑ์ทางจุลพยาธิวิทยา:
- มะเร็งที่มีความแตกต่างไม่ดีทางด้านขวา
- มะเร็งเยื่อเมือกด้านขวา
- adenocarcinomas ในสถานที่ใด ๆ ที่แสดงระดับที่วัดได้ของ lymphocyte ในช่องท้อง (TIL)
เกณฑ์ทางจุลพยาธิวิทยาไม่ไวพอที่จะตรวจจับ MSI จากเนื้อเยื่อวิทยา แต่นักวิจัยกำลังพยายามใช้ปัญญาประดิษฐ์เพื่อทำนาย MSI จากเนื้อเยื่อวิทยา
นอกจากนี้ HNPCC ยังสามารถแบ่งออกเป็น Lynch syndrome I (มะเร็งลำไส้ใหญ่ในครอบครัว) และ Lynch syndrome II (HNPCC ที่เกี่ยวข้องกับมะเร็งอื่น ๆ ของระบบทางเดินอาหารหรือระบบสืบพันธุ์)
การป้องกัน
การตรวจคัดกรอง
แนะนำให้ให้คำปรึกษาทางพันธุกรรมและการทดสอบทางพันธุกรรมสำหรับครอบครัวที่มีคุณสมบัติตรงตามเกณฑ์ของอัมสเตอร์ดัมโดยเฉพาะอย่างยิ่งก่อนที่จะเริ่มมีอาการของมะเร็งลำไส้ใหญ่
มะเร็งลำไส้
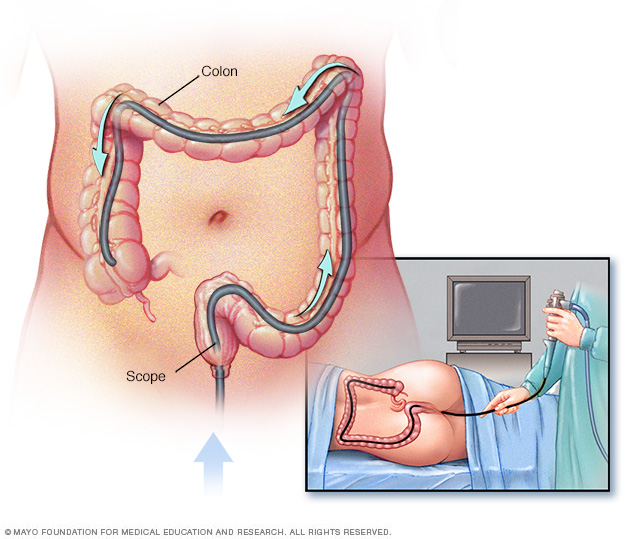
แนะนำให้ใช้ Colonoscopies เป็นวิธีการป้องกันในการเฝ้าระวังสำหรับผู้ที่มี Lynch syndrome หรือยีนที่เกี่ยวข้องกับ LS โดยเฉพาะอย่างยิ่งขอแนะนำให้การส่องกล้องตรวจลำไส้ใหญ่เริ่มต้นเมื่ออายุ 20-25 ปีสำหรับผู้ให้บริการการกลายพันธุ์ MLH1 และ MSH2 และ 35 ปีสำหรับผู้ให้บริการการกลายพันธุ์ MSH6 และ PMS2 จากนั้นควรทำการเฝ้าระวังลำไส้ใหญ่ในช่วง 1-2 ปีสำหรับผู้ป่วยลินช์ซินโดรม
มะเร็งเยื่อบุโพรงมดลูก / รังไข่
แนะนำให้ทำการตรวจอัลตร้าซาวด์ช่องคลอดที่มีหรือไม่มีการตรวจชิ้นเนื้อเยื่อบุโพรงมดลูกเป็นประจำทุกปีสำหรับการตรวจคัดกรองมะเร็งรังไข่และเยื่อบุโพรงมดลูก สำหรับผู้หญิงที่เป็นโรคลินช์สามารถใช้การตรวจเลือด CA-125 เป็นประจำทุกปีเพื่อตรวจหามะเร็งรังไข่ได้อย่างไรก็ตามมีข้อมูลที่ จำกัด เกี่ยวกับประสิทธิภาพของการทดสอบนี้ในการลดอัตราการเสียชีวิต
มะเร็งอื่น ๆ
นอกจากนี้ยังมีกลยุทธ์ในการตรวจหามะเร็งอื่น ๆ ในระยะเริ่มต้นหรือลดโอกาสในการพัฒนาซึ่งผู้ที่เป็นโรคลินช์สามารถพูดคุยกับแพทย์ได้ แต่ประสิทธิผลของพวกเขายังไม่ชัดเจน ตัวเลือกเหล่านี้ ได้แก่ :
- การส่องกล้องส่วนบนเพื่อตรวจหามะเร็งกระเพาะอาหารและลำไส้เล็กทุกๆ 3-5 ปีโดยเริ่มตั้งแต่อายุ 30 ปีอย่างเร็วที่สุด (ควรอยู่ในสถานที่วิจัย)
- การตรวจปัสสาวะเป็นประจำทุกปีเพื่อตรวจหามะเร็งกระเพาะปัสสาวะโดยเริ่มตั้งแต่อายุ 30 ปีขึ้นไป (ควรอยู่ในการวิจัย)
- การตรวจร่างกายและระบบประสาทประจำปีเพื่อตรวจหามะเร็งในระบบประสาทส่วนกลาง (สมองหรือไขสันหลัง) โดยเริ่มตั้งแต่อายุ 25 เร็วที่สุด
เกณฑ์อัมสเตอร์ดัม
ต่อไปนี้เป็นเกณฑ์ของอัมสเตอร์ดัมในการระบุผู้ที่มีความเสี่ยงสูงสำหรับการทดสอบทางพันธุกรรมระดับโมเลกุล:
เกณฑ์ Amsterdam I (สัญลักษณ์แสดงหัวข้อย่อยทั้งหมดจะต้องเป็นไปตาม):
- สมาชิกในครอบครัวสามคนขึ้นไปที่ได้รับการยืนยันการวินิจฉัยว่าเป็นมะเร็งลำไส้ใหญ่และทวารหนักซึ่งหนึ่งในนั้นเป็นระดับแรก (พ่อแม่ลูกพี่น้อง) ญาติของอีกสองคน
- สองรุ่นที่ได้รับผลกระทบต่อเนื่อง
- มะเร็งลำไส้ใหญ่อย่างน้อยหนึ่งรายที่ได้รับการวินิจฉัยว่ามีอายุต่ำกว่า 50 ปี
- ไม่รวม adenomatous polyposis (FAP) ในครอบครัว
เกณฑ์ Amsterdam II ได้รับการพัฒนาในปี 2542 และปรับปรุงความไวในการวินิจฉัยโรคลินช์โดยรวมถึงมะเร็งของเยื่อบุโพรงมดลูกลำไส้เล็กท่อไตและกระดูกเชิงกรานของไต
Amsterdam Criteria II (ต้องเป็นไปตามสัญลักษณ์แสดงหัวข้อย่อยทั้งหมด):
- สมาชิกในครอบครัวสามคนขึ้นไปที่เป็นมะเร็งที่เกี่ยวข้องกับ HNPCC ซึ่งหนึ่งในนั้นเป็นญาติระดับแรกของอีกสองคน
- สองรุ่นที่ได้รับผลกระทบต่อเนื่อง
- มะเร็งที่เกี่ยวข้องกับ HNPCC อย่างน้อยหนึ่งรายที่ได้รับการวินิจฉัยว่ามีอายุต่ำกว่า 50 ปี
- ไม่รวม adenomatous polyposis (FAP) ในครอบครัว
ศัลยกรรม
การผ่าตัดมดลูกเพื่อป้องกันโรคและการตัดปีกมดลูก (การตัดมดลูกท่อนำไข่และรังไข่ออกเพื่อป้องกันการเกิดมะเร็ง) สามารถทำได้ก่อนที่มะเร็งรังไข่หรือมะเร็งเยื่อบุโพรงมดลูกจะพัฒนา
การรักษาโรคลินช์
การผ่าตัดยังคงเป็นการบำบัดแนวหน้าสำหรับ HNPCC ผู้ป่วยลินช์ซินโดรมที่เป็นมะเร็งลำไส้ใหญ่และทวารหนักอาจได้รับการรักษาด้วยการผ่าตัดร่วมกันบางส่วนหรือการทำโคอิเล็กโตรมิกทั้งหมดด้วยการผ่าตัดช่องท้อง ileorectal anastomosis เนื่องจากความเสี่ยงที่เพิ่มขึ้นของมะเร็งลำไส้ใหญ่หลังการผ่าตัดบางส่วนและคุณภาพชีวิตที่ใกล้เคียงกันหลังการผ่าตัดทั้งสองครั้งการทำ colectomy ทั้งหมดอาจเป็นการรักษาที่ต้องการสำหรับ HNPCC โดยเฉพาะในผู้ป่วยที่อายุน้อย
มีการโต้เถียงกันอย่างต่อเนื่องเกี่ยวกับประโยชน์ของการบำบัดแบบเสริม 5 fluorouracil สำหรับเนื้องอกลำไส้ใหญ่และทวารหนักที่เกี่ยวข้องกับ HNPCC โดยเฉพาะอย่างยิ่งในระยะที่ I และ II
- การรักษาด้วยแอนติบอดี Anti-PD-1 จะได้ผลดี
การปิดกั้นด่านด้วยการรักษาด้วยการต่อต้าน PD-1 เป็นที่ต้องการในปัจจุบันการรักษาแบบเส้นแรกสำหรับมะเร็งลำไส้ใหญ่และทวารหนักระดับไมโครแซทเทลไลท์ขั้นสูง
.














Discussion about this post