โรคเบาหวานประเภท 1 ในเด็กเป็นโรคที่ร่างกายของเด็กไม่ได้ผลิตฮอร์โมนที่สำคัญ (อินซูลิน) อีกต่อไป ในบทความนี้ คุณจะได้เรียนรู้เกี่ยวกับการรักษาโรคเบาหวานประเภท 1 ในเด็ก

การรักษาโรคเบาหวานประเภท 1 ในเด็ก
คุณจะทำงานอย่างใกล้ชิดกับทีมรักษาโรคเบาหวานของลูกคุณ ไม่ว่าจะเป็นแพทย์ นักการศึกษาโรคเบาหวาน และนักโภชนาการ เพื่อรักษาระดับน้ำตาลในเลือดของลูกให้ใกล้เคียงกับปกติมากที่สุด การรักษาโรคเบาหวานประเภท 1 รวมถึง:
- การใช้อินซูลิน
- การนับคาร์โบไฮเดรต
- ตรวจน้ำตาลในเลือดเป็นประจำ
- กินอาหารเพื่อสุขภาพ
- ออกกำลังกายสม่ำเสมอ
การตรวจน้ำตาลในเลือด
คุณจะต้องตรวจสอบและบันทึกระดับน้ำตาลในเลือดของบุตรของท่านอย่างน้อยสี่ครั้งต่อวัน แต่คุณอาจต้องตรวจสอบบ่อยขึ้นหากบุตรหลานของคุณไม่มีเครื่องตรวจวัดระดับน้ำตาลในเลือดอย่างต่อเนื่อง
การทดสอบบ่อยครั้งเป็นวิธีเดียวที่จะทำให้แน่ใจว่าระดับน้ำตาลในเลือดของบุตรของท่านยังคงอยู่ภายในช่วงเป้าหมาย ซึ่งอาจเปลี่ยนแปลงได้เมื่อบุตรของท่านเติบโตและเปลี่ยนแปลง แพทย์ของบุตรของท่านจะแจ้งให้คุณทราบช่วงเป้าหมายน้ำตาลในเลือดของบุตรของท่าน
การตรวจระดับน้ำตาลอย่างต่อเนื่อง (CGM)
อุปกรณ์ตรวจวัดระดับน้ำตาลในเลือด (CGM) อย่างต่อเนื่องจะวัดระดับน้ำตาลในเลือดของคุณทุก ๆ สองสามนาทีโดยใช้เซ็นเซอร์ชั่วคราวหรือฝังใต้ผิวหนัง อุปกรณ์บางอย่างแสดงผลน้ำตาลในเลือดของคุณตลอดเวลาบนเครื่องรับหรือสมาร์ทโฟนหรือสมาร์ทวอทช์ของคุณ ในขณะที่อุปกรณ์อื่นๆ กำหนดให้คุณต้องตรวจสอบระดับน้ำตาลในเลือดของคุณโดยใช้เครื่องรับผ่านเซ็นเซอร์
อินซูลินและยาอื่นๆ
ใครก็ตามที่เป็นเบาหวานชนิดที่ 1 ต้องได้รับการรักษาตลอดชีวิตด้วยอินซูลินอย่างน้อยหนึ่งชนิดเพื่อความอยู่รอด มีอินซูลินหลายประเภท ได้แก่ :
- อินซูลินที่ออกฤทธิ์เร็ว อินซูลินชนิดนี้เริ่มทำงานภายใน 15 นาที Insulin lispro (Humalog, Admelog), aspart (NovoLog, Fiasp) และ glulisine (Apidra) เป็นตัวอย่าง
- อินซูลินที่ออกฤทธิ์สั้น อินซูลินของมนุษย์ (Humulin R, Novolin R) เริ่มทำงานประมาณ 30 นาทีหลังการฉีด
- อินซูลินที่ออกฤทธิ์ปานกลาง อินซูลิน NPH (Humulin N, Novolin N, Novolin Relion Insulin N) เริ่มทำงานภายในประมาณหนึ่งถึงสามชั่วโมงและใช้เวลา 12 ถึง 24 ชั่วโมง
- อินซูลินที่ออกฤทธิ์นานและออกฤทธิ์นานเป็นพิเศษ การบำบัดเช่นอินซูลิน glargine (Basaglar, Lantus, Toujeo) และอินซูลิน detemir (Levemir) และ degludec (Tresiba) อาจให้ความคุ้มครองได้นานถึง 14 ถึง 40 ชั่วโมง
ตัวเลือกการฉีดอินซูลิน
มีหลายทางเลือกในการฉีดอินซูลิน ได้แก่:
- เข็มและเข็มฉีดยาละเอียด
- ปากกาอินซูลินพร้อมเข็มละเอียด อุปกรณ์นี้ดูเหมือนปากกาหมึก ยกเว้นตลับบรรจุอินซูลิน
- ปั๊มอินซูลิน นี่คืออุปกรณ์ขนาดเล็กที่สวมใส่ภายนอกร่างกายของคุณ ซึ่งคุณตั้งโปรแกรมให้ส่งอินซูลินในปริมาณที่กำหนดตลอดทั้งวันและเมื่อคุณกิน ท่อเชื่อมต่ออ่างเก็บน้ำของอินซูลินกับสายสวนที่สอดเข้าไปใต้ผิวหนังบริเวณหน้าท้องของคุณ นอกจากนี้ยังมีตัวเลือกปั๊มแบบไม่มียางในซึ่งเกี่ยวข้องกับการใส่ฝักที่มีอินซูลินอยู่ในร่างกายของคุณ รวมกับสายสวนขนาดเล็กที่สอดเข้าไปใต้ผิวหนังของคุณ
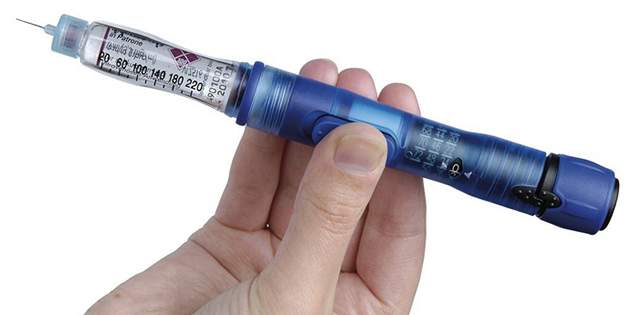
ปั๊มอินซูลินแบบรวม/เครื่องตรวจวัดระดับน้ำตาลอย่างต่อเนื่อง
อุปกรณ์ที่เรียกว่าปั๊มเสริมเซ็นเซอร์รวมปั๊มอินซูลินและเครื่องตรวจวัดระดับน้ำตาลอย่างต่อเนื่องด้วยอัลกอริธึมที่ซับซ้อนเพื่อส่งอินซูลินโดยอัตโนมัติเมื่อจำเป็น เป้าหมายคือการพัฒนาระบบ “วงปิด” อัตโนมัติที่เรียกว่าตับอ่อนเทียม
ตอนนี้สิ่งที่เรียกว่าระบบลูปปิดแบบไฮบริดพร้อมใช้งานแล้ว ผู้ป่วยเบาหวานชนิดที่ 1 ยังคงต้องบอกอุปกรณ์ว่ากินคาร์โบไฮเดรตกี่คาร์โบไฮเดรต และยืนยันระดับน้ำตาลในเลือดเป็นระยะ แต่อุปกรณ์จะปรับการส่งอินซูลินตลอดทั้งวันโดยอัตโนมัติ อุปกรณ์ที่มีอยู่ยังคงได้รับการปรับปรุงต่อไป และการวิจัยน่าจะดำเนินต่อไปจนกว่าระบบอัตโนมัติทั้งหมดจะพร้อมใช้งาน
รับประทานอาหารเพื่อสุขภาพ
อาหารเป็นองค์ประกอบสำคัญของแผนการรักษาโรคเบาหวาน แต่นั่นไม่ได้หมายความว่าลูกของคุณต้องปฏิบัติตาม “อาหารเบาหวาน” อย่างเคร่งครัด เช่นเดียวกับคนอื่นๆ ในครอบครัว อาหารของบุตรหลานควรรวมถึงอาหารที่มีโภชนาการสูง ไขมันและแคลอรีต่ำ เช่น
- ผัก
- ผลไม้
- โปรตีนลีน
- ธัญพืช
นักกำหนดอาหารของบุตรหลานของคุณสามารถช่วยคุณสร้างแผนมื้ออาหารที่เหมาะกับความชอบด้านอาหารและเป้าหมายด้านสุขภาพของบุตรหลานของคุณ รวมทั้งช่วยคุณวางแผนสำหรับอาหารมื้อต่างๆ เป็นครั้งคราว นักโภชนาการจะสอนวิธีนับคาร์โบไฮเดรตในอาหารให้คุณด้วย เพื่อที่คุณจะได้ใช้ข้อมูลนั้นในการหาปริมาณอินซูลิน
การออกกำลังกาย
ทุกคนต้องการการออกกำลังกายแบบแอโรบิกเป็นประจำ และเด็กที่เป็นเบาหวานชนิดที่ 1 ก็ไม่มีข้อยกเว้น ส่งเสริมให้ลูกของคุณออกกำลังกายอย่างน้อย 60 นาทีทุกวันหรือออกกำลังกายกับลูกของคุณดีกว่า ทำให้การออกกำลังกายเป็นส่วนหนึ่งของกิจวัตรประจำวันของลูกคุณ
แต่อย่าลืมว่าการออกกำลังกายมักจะช่วยลดระดับน้ำตาลในเลือด และอาจส่งผลต่อระดับน้ำตาลในเลือดเป็นเวลาหลายชั่วโมงหลังออกกำลังกาย หรือแม้แต่ข้ามคืนก็ได้ หากบุตรของท่านเริ่มกิจกรรมใหม่ ให้ตรวจน้ำตาลในเลือดของเด็กบ่อยกว่าปกติจนกว่าคุณจะเรียนรู้ว่าร่างกายของเขาหรือเธอตอบสนองต่อกิจกรรมนั้นอย่างไร คุณอาจต้องปรับแผนมื้ออาหารหรือปริมาณอินซูลินของลูกเพื่อชดเชยกิจกรรมที่เพิ่มขึ้น
ความยืดหยุ่น
น้ำตาลในเลือดบางครั้งอาจเปลี่ยนแปลงอย่างไม่คาดคิด ถามทีมรักษาโรคเบาหวานของบุตรของท่านว่าจะจัดการกับสิ่งเหล่านี้และความท้าทายอื่น ๆ อย่างไร:
- จู้จี้จุกจิกกิน. เด็กเล็กที่เป็นเบาหวานชนิดที่ 1 อาจทานไม่หมด ซึ่งอาจเป็นปัญหาได้หากคุณให้อินซูลินสำหรับอาหารนั้นไปแล้ว
- การเจ็บป่วย. ความเจ็บป่วยมีผลกระทบต่อความต้องการอินซูลินของลูกคุณต่างกันไป ฮอร์โมนที่ผลิตขึ้นระหว่างการเจ็บป่วยจะเพิ่มระดับน้ำตาลในเลือด แต่การบริโภคคาร์โบไฮเดรตที่ลดลงเนื่องจากความอยากอาหารหรือการอาเจียนไม่ดีจะทำให้ความต้องการอินซูลินลดลง แพทย์ของบุตรของท่านจะแนะนำให้ฉีดวัคซีนไข้หวัดใหญ่ให้กับบุตรของท่านทุกปี และอาจแนะนำวัคซีนป้องกันโรคปอดบวมด้วย
- กระตุ้นการเจริญเติบโตและวัยแรกรุ่น เมื่อคุณเข้าใจความต้องการอินซูลินของลูกแล้ว ลูกของคุณจะงอกขึ้นในชั่วข้ามคืน และจู่ๆ ก็ไม่ได้รับอินซูลินเพียงพอ ฮอร์โมนยังสามารถส่งผลต่อความต้องการอินซูลิน โดยเฉพาะอย่างยิ่งสำหรับเด็กสาววัยรุ่นเมื่อเริ่มมีประจำเดือน
- นอน. เพื่อหลีกเลี่ยงปัญหาน้ำตาลในเลือดต่ำในตอนกลางคืน คุณอาจต้องปรับกิจวัตรอินซูลินของลูก
ติดตามการรักษาพยาบาล
ลูกของคุณจะต้องได้รับการนัดหมายเพื่อติดตามผลเป็นประจำเพื่อให้แน่ใจว่ามีการจัดการโรคเบาหวานที่ดีและเพื่อตรวจสอบระดับ A1C แพทย์มักแนะนำ A1C ที่ 7.5 หรือต่ำกว่าสำหรับเด็กและวัยรุ่นทุกคน
แพทย์ของคุณจะตรวจสอบปัจจัยเหล่านี้ของบุตรเป็นระยะ:
- ความดันโลหิต
- การเจริญเติบโต
- ระดับคอเลสเตอรอล
- การทำงานของต่อมไทรอยด์
- การทำงานของไต
- การทำงานของตับ
สัญญาณของปัญหา
แม้ว่าคุณจะพยายามอย่างเต็มที่ แต่บางครั้งปัญหาก็อาจเกิดขึ้นได้ ภาวะแทรกซ้อนระยะสั้นบางอย่างของโรคเบาหวานประเภท 1 ต้องได้รับการดูแลโดยทันที หรืออาจร้ายแรงมาก ได้แก่:
- น้ำตาลในเลือดต่ำ (ภาวะน้ำตาลในเลือด)
- น้ำตาลในเลือดสูง
- เบาหวาน ketoacidosis (DKA)
น้ำตาลในเลือดต่ำ (ภาวะน้ำตาลในเลือด)
ภาวะน้ำตาลในเลือดต่ำเป็นระดับน้ำตาลในเลือดต่ำกว่าช่วงเป้าหมายของบุตรหลานของคุณ ระดับน้ำตาลในเลือดอาจลดลงได้จากหลายสาเหตุ เช่น การอดอาหาร ออกกำลังกายมากกว่าปกติ หรือฉีดอินซูลินมากเกินไป น้ำตาลในเลือดต่ำไม่ใช่เรื่องแปลกในผู้ป่วยเบาหวานชนิดที่ 1 แต่ถ้าไม่รักษาอย่างรวดเร็ว อาการจะแย่ลง
อาการและอาการแสดงของน้ำตาลในเลือดต่ำ ได้แก่:
- ความสั่นคลอน
- ความหิว
- เหงื่อออก
- ความหงุดหงิดและการเปลี่ยนแปลงทางอารมณ์อื่นๆ
- มีปัญหาในการจดจ่อหรือสับสน
- อาการวิงเวียนศีรษะหรือหน้ามืด
- สูญเสียการประสานงาน
- พูดไม่ชัด
- หมดสติ
สอนลูกของคุณถึงอาการน้ำตาลในเลือดต่ำ หากมีข้อสงสัย บุตรของท่านควรทำการทดสอบน้ำตาลในเลือดเสมอ หากไม่มีเครื่องวัดระดับน้ำตาลในเลือดและลูกของคุณมีอาการน้ำตาลในเลือดต่ำ ให้รักษาระดับน้ำตาลในเลือดต่ำ แล้วทำการทดสอบโดยเร็วที่สุด
หากบุตรของท่านมีน้ำตาลในเลือดต่ำ:
- ขอให้ลูกกินคาร์โบไฮเดรตที่ออกฤทธิ์เร็ว 15 ถึง 20 กรัม เช่น น้ำผลไม้ กลูโคสแบบเม็ด ลูกอมแข็ง โซดาปกติ (ไม่ใช่อาหาร) หรือน้ำตาลอื่น อาหารที่มีไขมันเพิ่ม เช่น ช็อกโกแลตหรือไอศกรีม จะไม่เพิ่มน้ำตาลในเลือดให้เร็วเพราะไขมันจะชะลอการดูดซึมน้ำตาล
- ตรวจระดับน้ำตาลในเลือดของบุตรหลานอีกครั้งในเวลาประมาณ 15 นาทีเพื่อให้แน่ใจว่าเป็นเรื่องปกติ และทำซ้ำตามความจำเป็นจนกว่าคุณจะได้ผลตามปกติ
หากน้ำตาลในเลือดต่ำทำให้ลูกของคุณหมดสติ อาจจำเป็นต้องฉีดฮอร์โมนที่กระตุ้นการหลั่งน้ำตาลเข้าสู่กระแสเลือด (กลูคากอน) แบบฉุกเฉิน
น้ำตาลในเลือดสูง
ภาวะน้ำตาลในเลือดสูงเป็นระดับน้ำตาลในเลือดที่สูงกว่าช่วงเป้าหมายของบุตรหลานของคุณ ระดับน้ำตาลในเลือดอาจเพิ่มขึ้นได้จากหลายสาเหตุ เช่น การเจ็บป่วย การกินมากเกินไป การรับประทานอาหารผิดประเภท และรับอินซูลินไม่เพียงพอ
อาการและอาการแสดงของน้ำตาลในเลือดสูง ได้แก่:
- ปัสสาวะบ่อย
- เพิ่มความกระหายหรือปากแห้ง
- มองเห็นภาพซ้อน
- ความเหนื่อยล้า
- คลื่นไส้
หากคุณสงสัยว่าน้ำตาลในเลือดสูง ให้ทดสอบระดับน้ำตาลในเลือดของลูกคุณ หากระดับน้ำตาลในเลือดของบุตรของท่านสูงกว่าช่วงเป้าหมาย ให้ปฏิบัติตามแผนการรักษาโรคเบาหวานของบุตรของท่านหรือตรวจสอบกับแพทย์ของบุตรของท่าน ระดับน้ำตาลในเลือดสูงไม่ได้ลดลงอย่างรวดเร็ว ดังนั้นให้ถามแพทย์ว่าต้องรอนานแค่ไหนจนกว่าคุณจะตรวจน้ำตาลในเลือดของลูกอีกครั้ง
หากบุตรของท่านมีผลการตรวจน้ำตาลในเลือดสูงกว่า 240 มก./ดล. (13.3 มิลลิโมล/ลิตร) บุตรของท่านควรใช้แท่งทดสอบปัสสาวะเพื่อตรวจหาคีโตน อย่าให้บุตรของท่านออกกำลังกายหากระดับน้ำตาลในเลือดสูงหรือมีคีโตนอยู่
เบาหวาน ketoacidosis (DKA)
การขาดอินซูลินอย่างรุนแรงทำให้ร่างกายของเด็กสลายไขมันเพื่อเป็นพลังงาน กระบวนการนี้ทำให้ร่างกายผลิตสารที่เรียกว่าคีโตน คีโตนที่มากเกินไปจะสะสมในเลือดของลูกคุณ ทำให้เกิดภาวะที่อาจเป็นอันตรายถึงชีวิตที่เรียกว่ากรดคีโตคีโตซิสจากเบาหวาน
อาการและอาการแสดงของ DKA ได้แก่:
- กระหายน้ำหรือปากแห้งมาก
- ปัสสาวะมากขึ้น
- ผิวแห้งหรือแดง
- คลื่นไส้ อาเจียน หรือปวดท้อง
- กลิ่นผลไม้หอมหวานติดลมหายใจของลูกน้อย
- ความสับสน
หากคุณสงสัยว่าเป็นโรค DKA ให้ตรวจปัสสาวะของเด็กเพื่อหาคีโตนส่วนเกินด้วยชุดทดสอบคีโตนที่จำหน่ายหน้าเคาน์เตอร์ หากระดับคีโตนสูง ให้โทรหาแพทย์ของบุตรของท่านหรือขอรับการดูแลฉุกเฉิน
ไลฟ์สไตล์และการเยียวยาที่บ้าน
การปฏิบัติตามแผนการรักษาโรคเบาหวานต้องได้รับการดูแลตลอด 24 ชั่วโมงและการเปลี่ยนแปลงวิถีชีวิตที่สำคัญ ซึ่งอาจทำให้รู้สึกหงุดหงิดในบางครั้ง ไม่มีใครสามารถทำได้อย่างสมบูรณ์ แต่ความพยายามของคุณนั้นคุ้มค่า การจัดการโรคเบาหวานประเภท 1 อย่างระมัดระวังจะช่วยลดความเสี่ยงของภาวะแทรกซ้อนร้ายแรงของบุตรหลาน
เมื่อลูกของคุณโตขึ้น:
- ส่งเสริมให้บุตรหลานของคุณมีบทบาทมากขึ้นในการจัดการโรคเบาหวาน
- ย้ำความสำคัญของการดูแลเบาหวานตลอดชีวิต
- สอนลูกของคุณวิธีทดสอบน้ำตาลในเลือดและฉีดอินซูลิน
- ช่วยลูกของคุณในการเลือกอาหารอย่างชาญฉลาด
- ส่งเสริมให้ลูกของคุณยังคงเคลื่อนไหวร่างกายอยู่
- เสริมสร้างความสัมพันธ์ระหว่างลูกของคุณกับทีมรักษาโรคเบาหวาน
- ตรวจสอบให้แน่ใจว่าบุตรหลานของคุณสวมแท็กประจำตัวทางการแพทย์
นิสัยที่คุณสอนลูกของคุณในวันนี้จะช่วยให้ลูกของคุณมีชีวิตที่กระฉับกระเฉงและมีสุขภาพดีด้วยโรคเบาหวานประเภท 1
โรงเรียนและโรคเบาหวาน
คุณจะต้องทำงานร่วมกับพยาบาลและครูในโรงเรียนของบุตรหลานเพื่อให้แน่ใจว่าพวกเขาทราบอาการของระดับน้ำตาลในเลือดสูงและต่ำ พยาบาลของโรงเรียนอาจต้องฉีดอินซูลินหรือตรวจระดับน้ำตาลในเลือดของบุตรหลาน กฎหมายของรัฐบาลกลางคุ้มครองเด็กที่เป็นโรคเบาหวาน และโรงเรียนต้องจัดหาที่พักที่เหมาะสมเพื่อให้แน่ใจว่าเด็กทุกคนจะได้รับการศึกษาที่เหมาะสม
การบำบัดทางเลือก
ผู้ที่เป็นเบาหวานชนิดที่ 1 ต้องใช้อินซูลินทุกวันเพื่อความอยู่รอด ไม่มีวิธีการรักษาแบบอื่นหรืออาหารเสริมที่สามารถทดแทนอินซูลินสำหรับผู้ที่เป็นเบาหวานชนิดที่ 1 ได้
.




















Discussion about this post